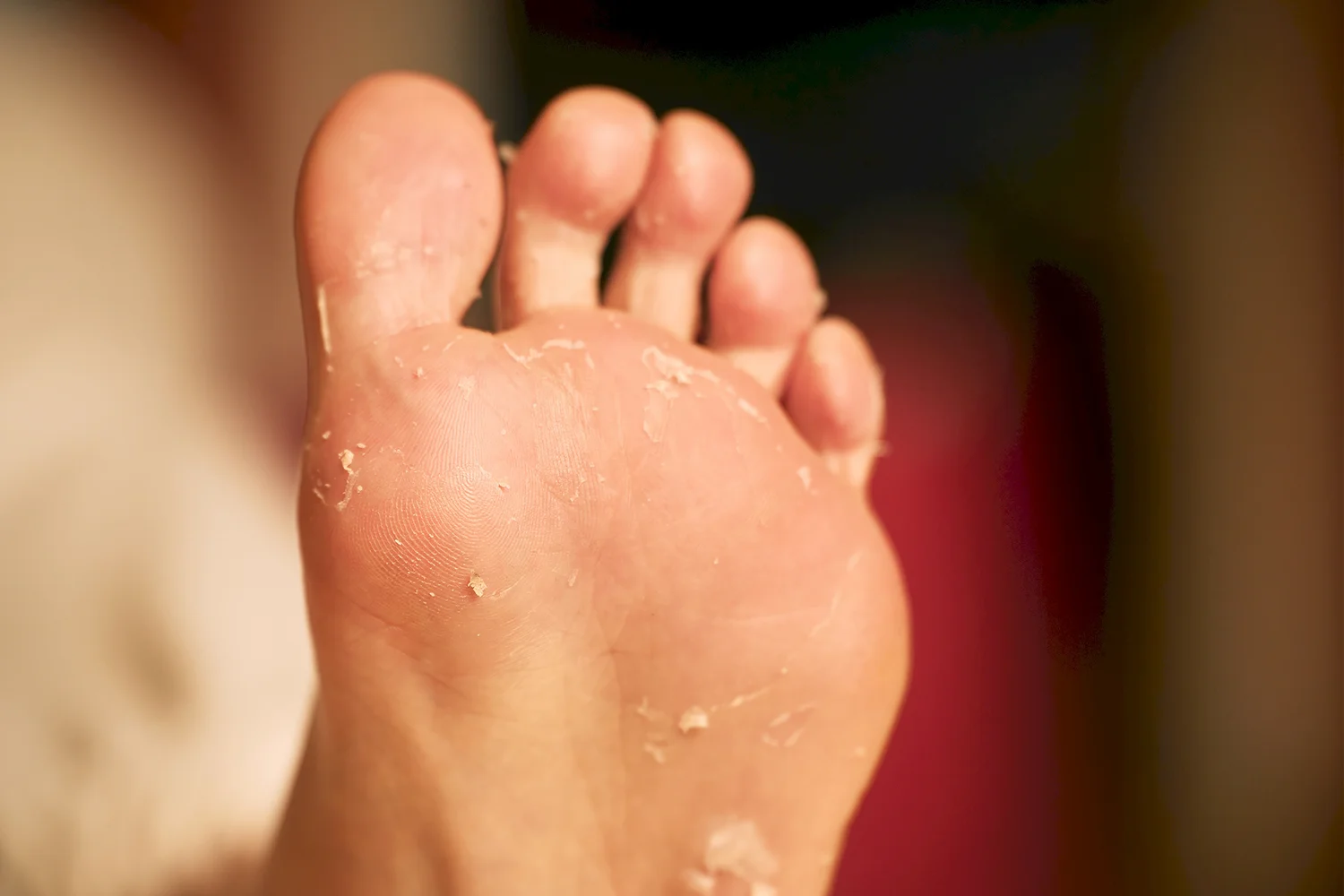
El pie de atleta es una infección por hongos que afecta principalmente a la piel de los pies, sobre todo entre los dedos y en la planta. Aunque suele percibirse como un problema leve, es una de las infecciones cutáneas más persistentes y con mayor tendencia a reaparecer si no se trata de forma adecuada. El hongo encuentra en el pie un entorno ideal: calor, humedad y, en muchos casos, una piel debilitada por pequeñas fisuras invisibles.
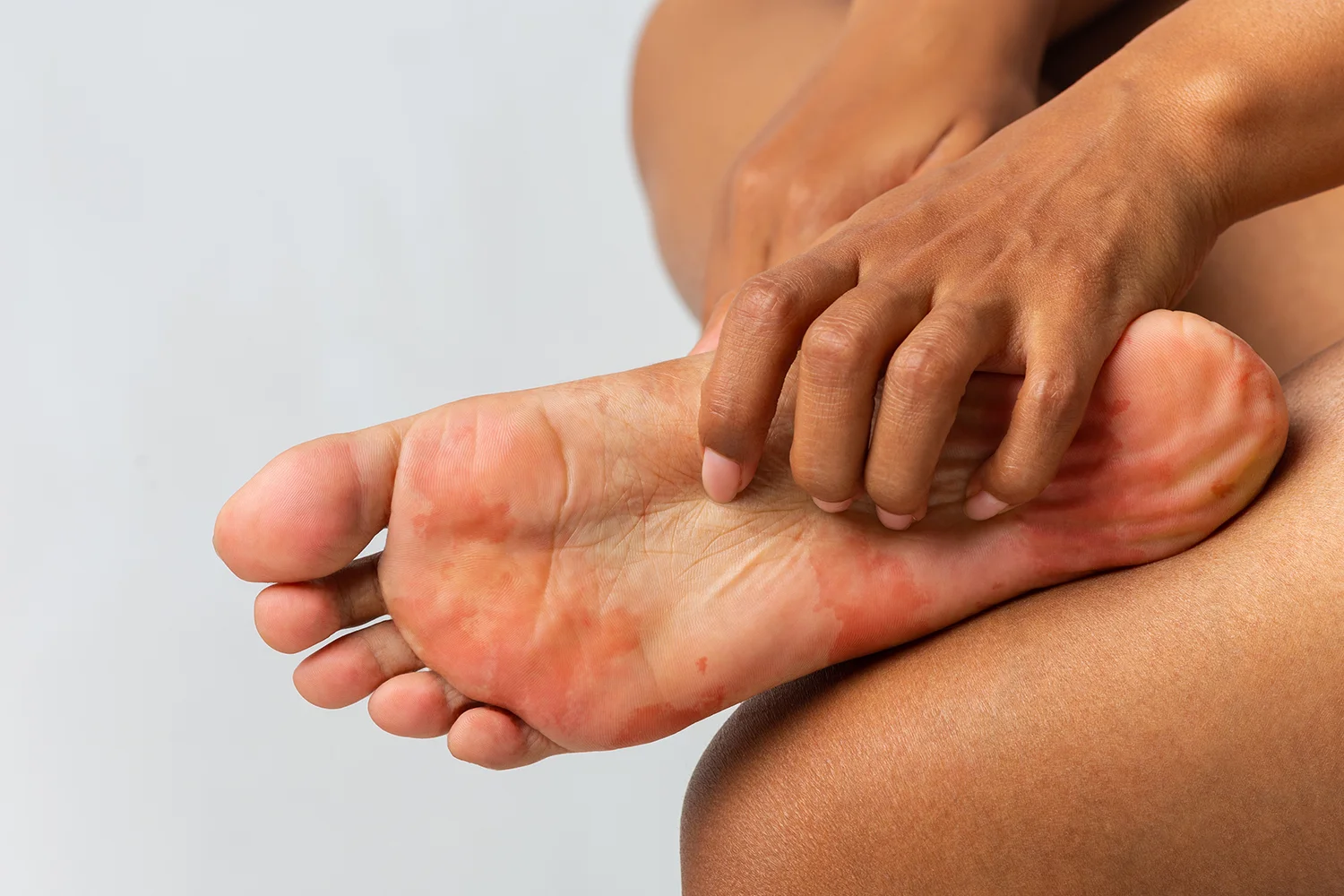
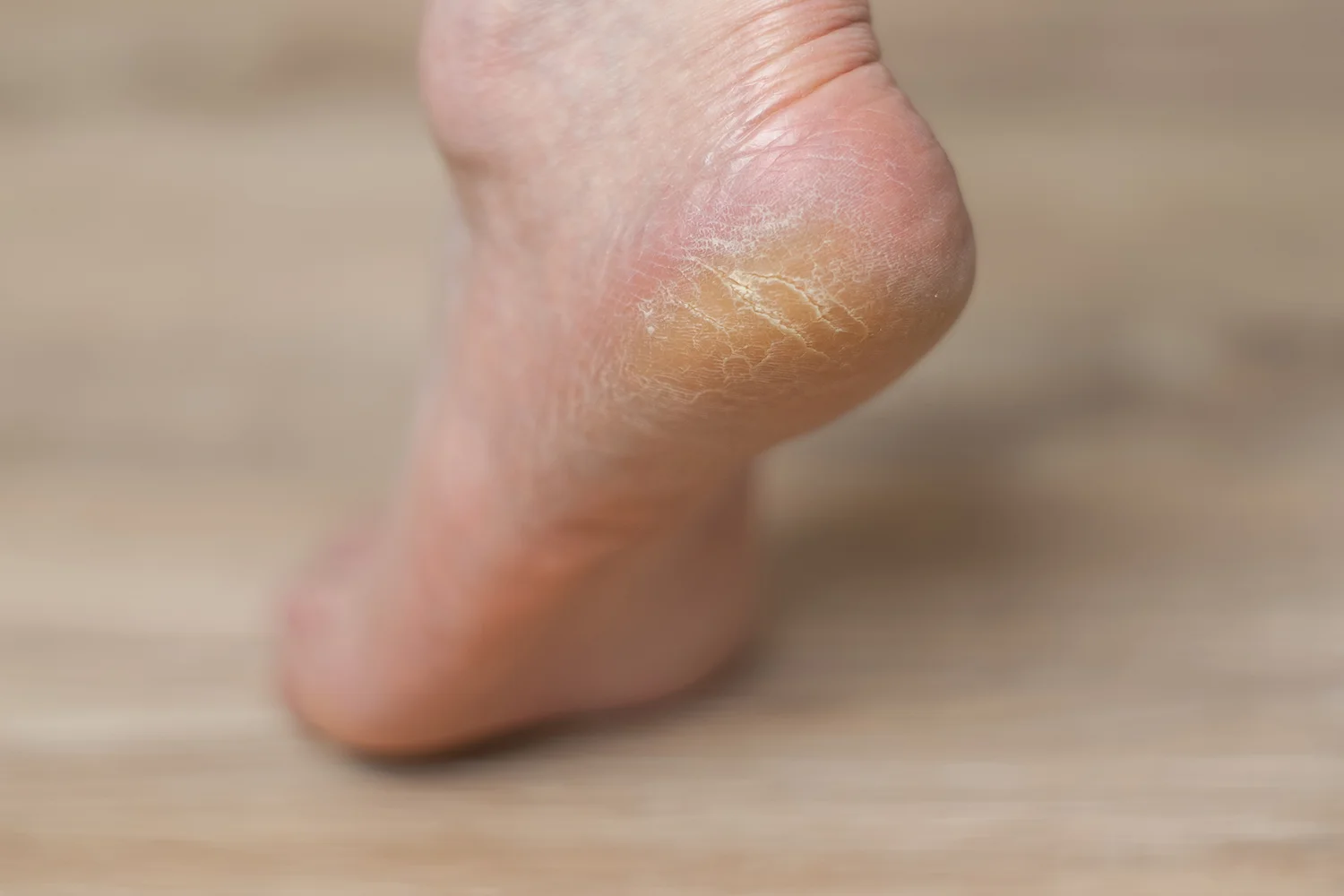
En sus fases iniciales puede pasar desapercibido o confundirse con sequedad, pero cuando se establece provoca picor, descamación, enrojecimiento y, en ocasiones, mal olor. La incomodidad no es solo física: muchas personas retrasan la consulta por vergüenza o por pensar que “se irá solo”, lo que facilita que la infección se cronifique.
Lo que suele complicarlo no es que el hongo sea “invencible”, sino que se mezcla con la vida real: calcetines que no se cambian a tiempo, zapatillas que no llegan a secarse del todo, duchas rápidas en el gimnasio, pies que sudan más de la cuenta o una costumbre muy típica de cortar el tratamiento cuando deja de picar.
Y ahí está la trampa: el pie puede parecer mejor, pero el problema no siempre ha terminado. Si quedan hongos en capas más profundas o si el entorno sigue siendo húmedo y cerrado, vuelve. Por eso, más que un episodio aislado, muchas personas lo viven como una cadena de recaídas que aparece justo cuando menos apetece: en verano, en vacaciones o cuando retomas deporte.
Cómo se contagia el pie de atleta y por qué es tan frecuente
El contagio se produce por contacto directo con superficies contaminadas o con piel infectada. Duchas públicas, vestuarios, piscinas, gimnasios y zonas comunes húmedas son los escenarios más habituales. El hongo no necesita una herida visible: basta con una piel macerada por el sudor o ligeramente debilitada para penetrar.
El uso prolongado de calzado cerrado, especialmente si no transpira, favorece la humedad constante. A esto se suma el hábito de no secar bien los pies, reutilizar calcetines húmedos o compartir toallas y calzado. Todo ello crea un entorno perfecto para que el hongo no solo se instale, sino que sobreviva durante semanas.
Además, es una infección especialmente común porque muchos factores cotidianos se combinan sin que seamos conscientes. Personas que hacen deporte de forma regular, trabajadores que pasan muchas horas con calzado de seguridad, adolescentes con sudoración intensa o incluso quienes caminan descalzos en zonas comunes están más expuestos de lo que creen.
A diferencia de otras infecciones, el pie de atleta no depende de una bajada importante de defensas: basta con repetir la exposición y mantener la humedad para que el hongo vuelva a encontrar su oportunidad. Por eso es tan frecuente en determinadas épocas del año, especialmente en verano, cuando aumentan las piscinas, el sudor y el uso continuado de calzado deportivo.