Sentir dolor durante la menstruación es algo que muchas mujeres han aprendido a normalizar. A veces se aguanta, se tapa con un analgésico y se sigue como si nada. Pero ¿qué pasa cuando ese dolor es tan fuerte que impide ir a trabajar, dormir bien o simplemente estar de pie? ¿Y si el dolor no solo aparece con la regla, sino también durante las relaciones sexuales, al ir al baño o incluso al ovular? La endometriosis es una enfermedad ginecológica crónica que durante años ha sido invisibilizada, mal diagnosticada o confundida con un “dolor normal”.
La palabra endometriosis empieza a sonar cada vez más en las consultas médicas, en redes sociales y en conversaciones entre mujeres. Pero todavía queda mucho por hacer para que se entienda bien en qué consiste, cómo se diagnostica, cuáles son sus síntomas, y sobre todo, qué opciones existen para tratarla. Muchas veces, quienes la padecen se sienten solas, incomprendidas o tardan años en recibir un diagnóstico certero. Y mientras tanto, conviven con un dolor que no siempre se ve, pero que condiciona su vida en todos los sentidos.
Comprender qué es la endometriosis y cómo afecta al cuerpo y al bienestar de una mujer es clave para dejar de minimizarla. Hacer visible esta enfermedad no solo permite que más mujeres se reconozcan, sino que también se reduzca el tiempo de diagnóstico y se mejore la atención médica.
¿Qué es la endometriosis?
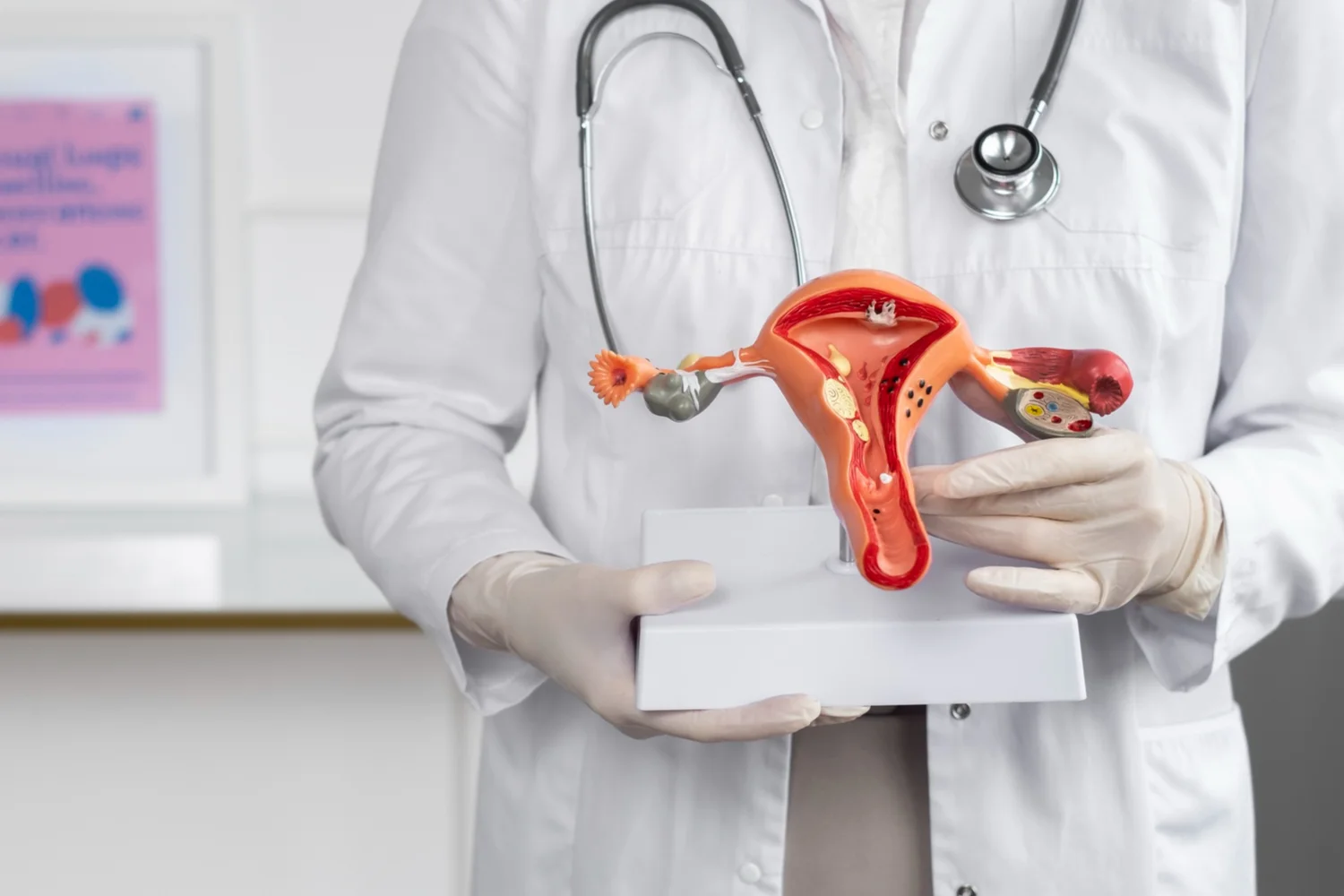
La endometriosis es una enfermedad crónica en la que el tejido similar al endometrio —que normalmente recubre el interior del útero— crece fuera de él. Este tejido puede localizarse en los ovarios, las trompas de Falopio, la vejiga, el recto o incluso en otras zonas más alejadas, como el diafragma.
A pesar de estar fuera del útero, este tejido responde a las hormonas del ciclo menstrual igual que lo haría el endometrio: se engrosa, sangra y se inflama cada mes. Pero al no tener una vía de salida como el sangrado menstrual, provoca irritación, inflamación, adherencias e incluso quistes. Esto genera dolor, inflamación crónica y, en muchos casos, problemas de fertilidad.
No se trata de una enfermedad maligna, pero sí es progresiva y puede tener un impacto significativo en la calidad de vida. Lo más frustrante es que muchas veces se minimiza, se confunde con “reglas dolorosas” o se diagnostica erróneamente como colon irritable, cistitis o dismenorrea funcional.
Síntomas de la endometriosis: mucho más que dolor de regla
El síntoma más característico de la endometriosis es el dolor menstrual intenso, pero no es el único. De hecho, muchas mujeres lo sufren también fuera del periodo. El dolor puede ser agudo, punzante, persistente o irradiado a otras zonas.
Otros síntomas frecuentes incluyen:
- Dolor durante o después de las relaciones sexuales (dispareunia).
- Dolor pélvico crónico, no relacionado únicamente con la menstruación.
- Dolor al defecar o al orinar, especialmente durante la regla.
- Reglas muy abundantes (menorragia) o sangrado entre periodos.
- Fatiga crónica y sensación de hinchazón abdominal.
- Problemas gastrointestinales como diarrea, estreñimiento o náuseas.
- Dificultad para quedarse embarazada.
No todas las mujeres presentan todos estos síntomas. Algunas tienen endometriosis avanzada sin apenas molestias, mientras que otras con lesiones mínimas sufren dolores incapacitantes. Por eso es fundamental no comparar casos ni restar importancia a ningún síntoma.