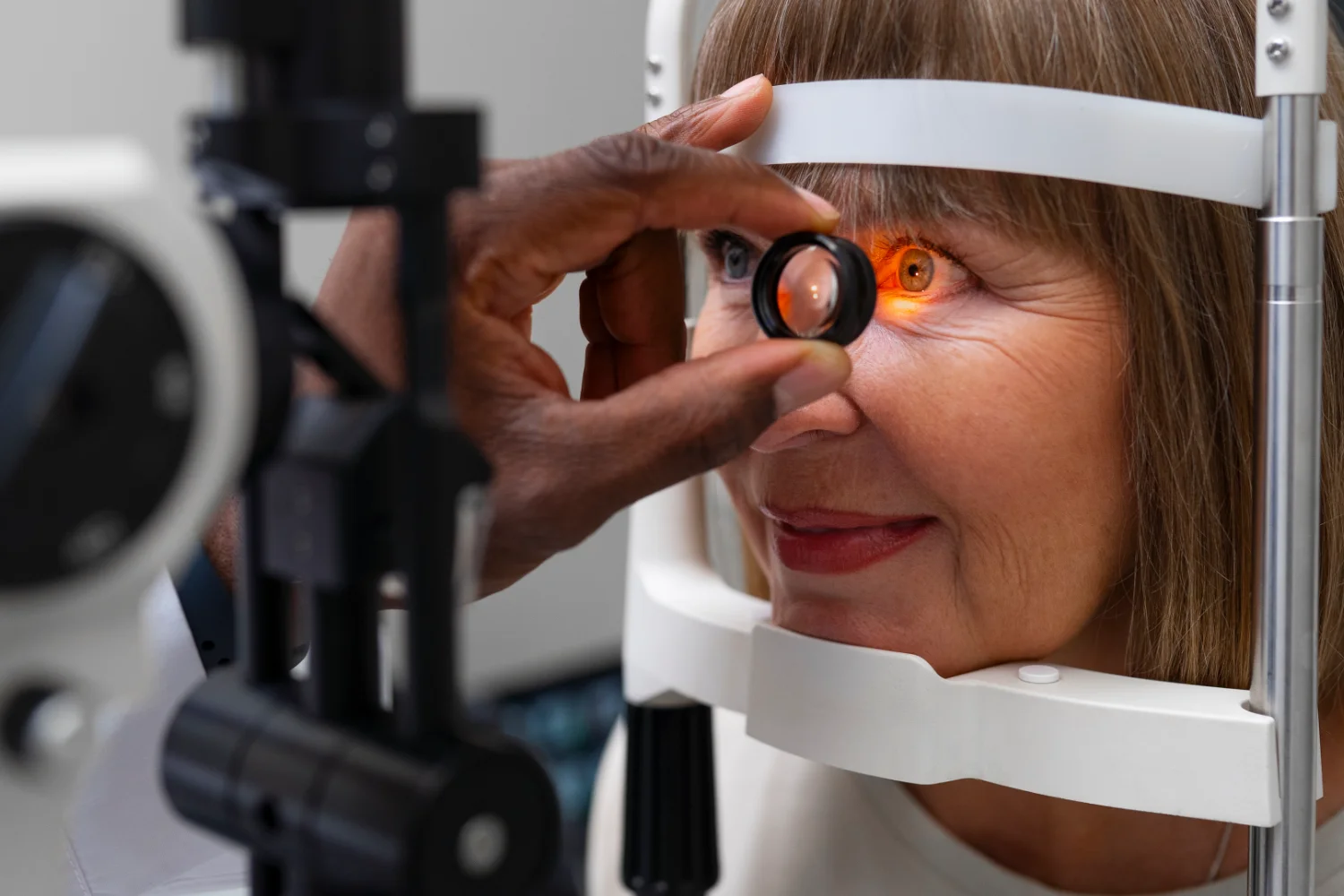
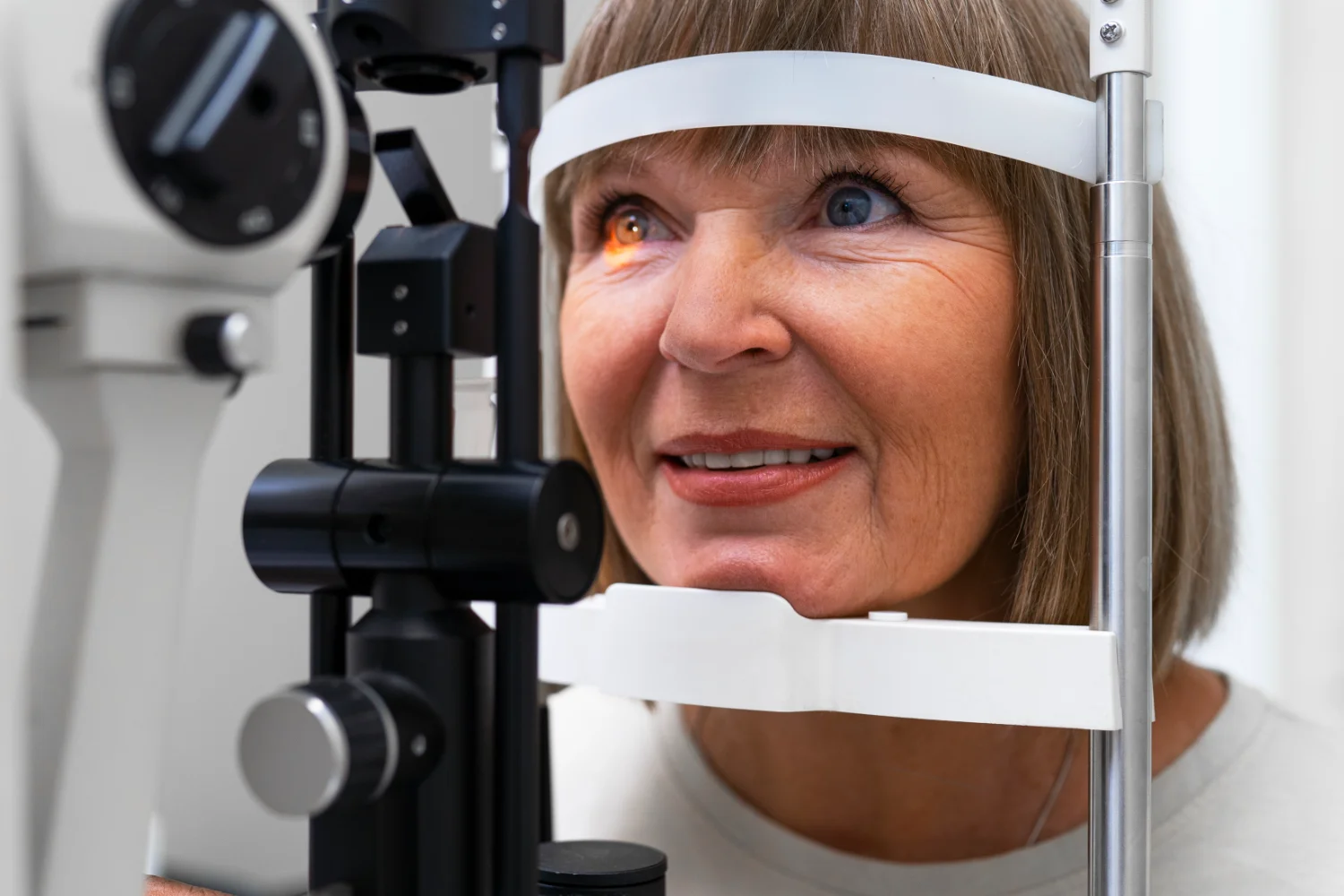
La degeneración macular es una enfermedad ocular que afecta a la mácula, la zona central de la retina responsable de la visión fina y detallada. Es el área que nos permite leer, reconocer caras, ver colores con precisión o enfocar un objeto concreto. Cuando esta zona empieza a deteriorarse, la visión cambia de forma silenciosa y progresiva. Muchas personas describen la sensación como si las letras se deformaran, apareciera una mancha borrosa en el centro o costara más distinguir detalles que antes parecían evidentes.
Es una alteración muy frecuente a partir de los 55–60 años, especialmente en personas con antecedentes familiares, exposición prolongada al sol o hábitos como fumar. Aunque no provoca ceguera total —la visión periférica suele conservarse— sí puede afectar de forma importante a la autonomía y a la calidad de vida si no se diagnostica y trata a tiempo.
A muchas personas les sorprende descubrir que esa ligera mancha central o esas distorsiones que vienen y van no son una simple molestia pasajera. La mácula, al deteriorarse, envía avisos pequeños pero insistentes. Escucharlos a tiempo facilita llegar al especialista antes de que la visión central se vea más comprometida, y eso puede marcar una diferencia real en el día a día.
Qué es la degeneración macular y por qué aparece
La degeneración macular relacionada con la edad (DMAE) es un proceso en el que la mácula va perdiendo células y capacidad para procesar la luz. Este deterioro está ligado a la edad, pero no es un simple “desgaste natural”: intervienen factores genéticos, inflamatorios y ambientales que hacen que la mácula se vuelva más vulnerable.
En la mayoría de los casos, el proceso empieza de forma lenta y sin dolor. Aparecen depósitos amarillentos llamados drusas, que se acumulan bajo la retina y alteran su funcionamiento. Con el tiempo, estas alteraciones dificultan que la luz se transforme en imagen nítida, y comienzan los síntomas visuales: borrosidad, distorsión o necesidad de más luz para tareas sencillas.
Hay mujeres y hombres que presentan drusas durante años sin notar cambios evidentes. Otros, en cambio, experimentan una progresión más rápida. La genética, el estilo de vida, la salud cardiovascular y la exposición acumulada a la luz ultravioleta pueden influir en cómo evoluciona el proceso.
Degeneración macular seca y húmeda: dos formas distintas de evolución
La DMAE seca es la más frecuente y avanza de forma progresiva. La mácula pierde células y se atrofia poco a poco, generando un deterioro lento. Muchas personas mantienen una visión funcional durante años, aunque necesitan más iluminación, más contraste o más tiempo para enfocar detalles.
La DMAE húmeda, menos común pero más agresiva, aparece cuando se desarrollan nuevos vasos sanguíneos anómalos bajo la mácula. Estos vasos son frágiles y pueden filtrar sangre o líquido, provocando una pérdida visual más brusca. En este caso, actuar rápido es fundamental.